# 令和8年度診療報酬改定で「嚥下調整食」が正式に評価される時代へ
# 令和8年度診療報酬改定で
「嚥下調整食」が正式に評価される時代へ
## 「とりあえず刻む」「とろみをつければ大丈夫」では不十分な理由
食べにくさが出てきたとき、「細かく刻めば食べやすいだろう」「むせるならとろみをつければいい」——そう思われる方は少なくありません。でも実は、その対応が逆効果になることもあります。
令和8年度の診療報酬改定で、**嚥下調整食(えんげちょうせいしょく)**が「特別食加算」の対象として新たに位置づけられることが示されました。これは単なる制度の変更にとどまらず、**「食べるための支援を、もっと丁寧に、チームで行いましょう」** という医療全体のメッセージだと私は受け止めています。
-----
## 嚥下調整食とは何か
嚥下調整食とは、飲み込む力(嚥下機能)や噛む力(咀嚼機能)が低下した方のために、**食事の硬さ・まとまりやすさ・べたつきなどを科学的に調整した食事**のことです。
日本摂食嚥下リハビリテーション学会が定めた「嚥下調整食分類2021」という基準があり、食形態をコード0〜4の段階に分類しています。これを参考にしながら、その方の状態に合った食事を選ぶのが嚥下調整食の考え方です。
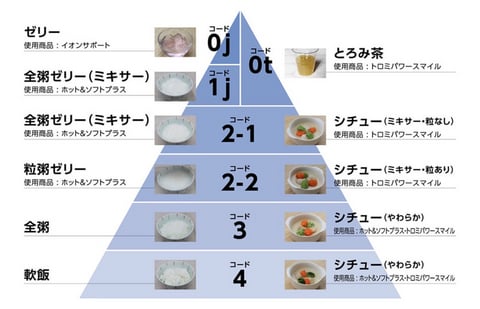
ポイントは、ただ「軟らかくする」のではなく、次の点すべてに配慮していることです。
- 安全に飲み込めること(誤嚥・窒息のリスクを下げる)
- 十分な栄養が取れること
- 食べる楽しみが損なわれないこと(見た目・味・香り・温度)
-----
## 今回の改定で何が変わるのか
これまでも入院中の食事には様々な加算がありましたが、今回の改定では、**医師が必要と判断して嚥下調整食を処方し、定められた体制のもとで提供した場合に、新たに加算として評価される**仕組みが設けられることが示されています。
あわせて、**多職種によるミールラウンド**(食事場面を実際に見回って評価するチームケア)の実施が求められます。「一度嚥下調整食にしたらそのまま」ではなく、患者さんの状態が改善すれば食形態を元に戻す——そうした**継続的な見直し**が制度上も求められるようになります。
-----
## 「刻み食」はなぜ問題になりうるのか
「細かく刻めば食べやすい」は、ある意味で正しいのですが、嚥下障害のある方には当てはまらないことがあります。
刻み食は、口の中でバラバラになりやすく、まとめて飲み込む「食塊(しょっかい)」を作りにくいのです。その結果——
- 食べ物が喉にバラバラに流れ込みやすい
- 口の中に残りやすく、食後に遅れて誤嚥(気管に入ること)するリスクがある
- 舌の力が弱い方には、むしろ食べにくい
「刻んだから大丈夫」ではなく、**刻んだことで飲み込みにくくなる方もいる**のが現実です。今回の改定でも、**「常食を刻んだだけのもの」は嚥下調整食に該当しない**と明確に示されています。
-----
## 「とろみをつけるだけ」ではなぜ不十分なのか
とろみをつけることは、液体が喉に流れ込むスピードを調整するうえで有効です。ただし、それだけでは食事全体の問題は解決しません。
たとえば、刻み食にとろみを加えても、食品の粒がバラバラのままであれば、口の中でのまとまりは改善しません。また、とろみが濃すぎると喉に残りやすくなり、かえって誤嚥につながることもあります。
大切なのは、**「とろみの有無」ではなく、食事全体の物性(食感・まとまりやすさ・べたつきなど)がその方の機能に合っているかどうか**です。今回の改定で「刻み食にとろみを付けただけのもの」も加算の対象外とされているのは、そうした理由からです。
-----
## 施設に求められること
この加算を算定する医療機関には、きちんとした体制づくりが求められています。主なものを挙げると:
- 嚥下調整食分類2021に沿った食形態一覧(写真・説明・栄養量つき)の作成
- 医師や管理栄養士による毎日の検食と記録
- 管理栄養士・言語聴覚士・調理師などによる定期的な試食会・カンファレンス
- 実習を含む研修を修了した管理栄養士を責任者として配置すること
つまり嚥下調整食は、「厨房が作る料理」ではなく、**評価・提供・見直しまでを含めたチーム医療の一部**として位置づけられているのです。
-----
## 歯科の役割——「食べる環境を整える」専門職として
ここからが、歯科医師として特にお伝えしたいことです。
食べにくさの原因は、飲み込む力だけにあるわけではありません。**口の中の状態が、食べやすさを大きく左右します。**
たとえば——
- 義歯(入れ歯)が合っていなくて痛みがあれば、どんなに良い嚥下調整食でも口の中でうまく処理できません
- 舌の力が弱くなると、食べ物を口の中でまとめる力が落ちます
- 口の中が乾いていると(口腔乾燥)、食べ物がうまくまとまらず、飲み込みにくくなります
- 食後に口の中に食べ物が残っていると、誤嚥性肺炎のリスクが上がります
歯科が関わることで、こうした問題に気づき、対応することができます。義歯の調整、咀嚼機能の評価、舌の動きの観察、口腔ケアの支援——これらはすべて、「口から安全においしく食べる」ことを支えるための取り組みです。

-----
## 「食べる力」を支えることが、全身の健康につながる
高齢になると、口の機能の低下(オーラルフレイル)、栄養不足、筋力低下(サルコペニア)、誤嚥性肺炎のリスクは複雑に絡み合っています。食べることができなくなると、これらのリスクはさらに高まります。
今回の診療報酬改定が示す方向性は明確です。**「食べやすいように何となく刻む・とろみをつける」時代から、「その人の機能に合わせて、安全に・おいしく・十分に食べられるように丁寧に設計する」時代へ。**
わかな歯科では、訪問診療や口腔機能管理を通じて、こうした食支援の場面にも積極的に関わっています。「最近、食べにくくなってきた」「むせることが増えた」「義歯が合っていない気がする」——そんなご不安があれば、ぜひご相談ください。
-----
### 参考文献
1. 厚生労働省. 令和8年度診療報酬改定について.
1. 日本摂食嚥下リハビリテーション学会. 嚥下調整食分類2021.
1. 日本老年歯科医学会. 高齢者の口腔機能管理および摂食嚥下支援に関する関連資料.
1. 日本歯科医学会連合. オーラルフレイルに関する提言.
1. Cichero JAY, et al. Development of International Terminology and Definitions for Texture-Modified Foods and Thickened Fluids Used in Dysphagia Management. *Dysphagia*. 2017;32(2):293-314.
1. Hanson B, O’Leary M, Smith CH. The effect of food texture and liquid consistency modification on swallowing physiology and function: a systematic review. *Dysphagia*. 2024.
1. Steele CM, Cichero JAY. Physiological factors related to aspiration risk: a systematic review. *Dysphagia*. 2014.

