入院1週間で筋肉が10〜15%減少!? 高齢者の筋力を守るために知っておきたいこと
# 入院1週間で筋肉が10〜15%減少!?
高齢者の筋力を守るために知っておきたいこと
## はじめに:「たった1週間」が人生を変えることも
「入院したら急に歩けなくなった」
「退院後、食事中にむせるようになった」
「家族が入院してから、みるみる弱ってしまった」
このような話を耳にしたこと、あるいは実際に経験されたことはありませんか?
実は、入院による安静状態は想像以上に筋肉にダメージを与えます。最新の医学研究により、**たった1週間の入院で筋肉量が10〜15%も減少する**ことが明らかになっています。そして、この影響は足や腕だけでなく、**食べ物を飲み込むための筋肉(嚥下筋)にも及ぶ**ことがわかってきました。
特に高齢者では、筋力低下の影響が深刻で、回復に数ヶ月かかることも珍しくありません。
今日は、入院と筋肉の関係について、信頼できる医学論文のデータをもとにわかりやすく解説します。
-----
## 筋肉は「使った分だけ応える」:
活動量と筋肉の関係
筋肉には興味深い特性があります。それは、**どれだけ使うかによって、増えたり減ったりする**ということです。
医学研究では、最大筋力に対する使用割合によって筋肉の変化を以下のように分類しています:
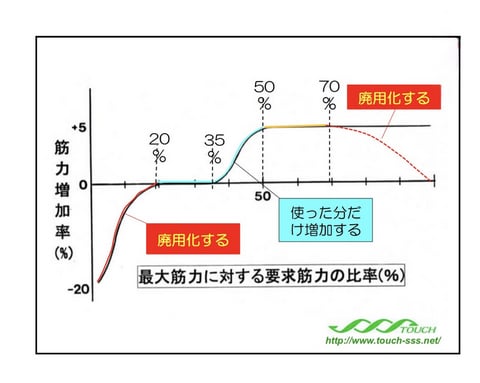
### 📉 20%未満:廃用・萎縮ゾーン
筋肉がほとんど使われていない状態です。入院中のベッド上安静や経管栄養では、多くの場合この領域に入ってしまいます。わずか1週間でも筋量が10〜15%減少し、経管栄養により口や喉の筋肉を使わないと、嚥下機能が急速に低下します。高齢者では回復が非常に遅く、元の筋量を取り戻すのに数ヶ月を要することもあります。
### ➡️ 20〜50%:維持ゾーン
軽い家事や散歩をする程度の活動レベルです。筋量はある程度維持されますが、加齢による自然減少を完全には止められません。特に速筋線維(瞬発力に関わる筋肉)の減少が進み、歩行速度が遅くなったり、転倒しやすくなったり、飲み込む力が弱くなったりする傾向があります。
### ⬆️ 50〜70%:増強ゾーン
「ややきつい」と感じる程度の負荷をかける活動です。研究では、最大筋力の60%程度の運動を週2〜3回行うことで、筋量が5〜10%増加することが確認されています。
### ⚠️ 70%以上:オーバーワーク領域
過度な負荷は逆効果です。筋損傷の蓄積により、炎症や疲労が起こり、かえって筋力低下を招く危険性があります。
-----
## 入院中に何が起こるのか:
データで見る筋肉減少の実態
複数の国際的な医学研究により、**短期間の安静による筋萎縮は想像以上に急速**であることが証明されています。
#安静期間別にみた筋肉への影響
5〜7日間の安静
わずか1週間足らずの安静でも、筋肉はすでに変化を始めます。筋肉量はおよそ3〜5%減少し、筋力も10〜15%程度低下します。週末入院のような短期間でも階段の昇降がつらく感じるレベルにまで影響が現れます。特に経管栄養を開始してから数日以内に、嚥下に関わる筋肉も衰え始めることが報告されています(Dirks et al., 2016; Oikawa et al., 2019)。
10日間の安静
10日間の安静では、筋肉量の減少が約7%に達し、とくに高齢者ではその影響が顕著になります。この段階になると、歩行能力に明らかな支障をきたすレベルとなり、自力での日常生活が困難になる可能性があります。嚥下機能の低下もより明確に観察され、リハビリ介入を要する場合も少なくありません(Bowden Davies et al., 2019; Fujishima et al., 2019)。
2週間の安静
安静が2週間に及ぶと、筋力は15%以上低下すると報告されています。この段階では自然回復が難しく、リハビリを行わなければ元の状態に戻らないケースが多くなります。介護を要するレベルにまで機能低下することもあり、嚥下筋の衰えによって誤嚥性肺炎のリスクが上昇するなど、全身への影響が無視できなくなります(Marusic et al., 2021; Yoshimura et al., 2019)。
高齢者は若年者と比べて、筋肉を作る能力(筋タンパク質合成)の反応性が低下しており、これは医学的に「**アナボリック・レジスタンス**(筋肉が作られにくくなる現象)」と呼ばれています。そのため、**同じ期間の安静でも、高齢者の筋萎縮速度は若年者の約2倍**になると報告されています。
-----
## 見過ごされがちな「飲み込む筋肉」の衰え
### 飲み込みに関わる筋肉たち
食べ物を安全に飲み込むためには、複数の筋肉が協調して働く必要があります。**舌の筋肉**は食べ物を口の中で移動させ、喉の奥へ送り込みます。**軟口蓋(なんこうがい)の筋肉**は、飲み込む瞬間に鼻への通路を塞ぎ、食べ物が鼻に逆流するのを防ぎます。そして**咽頭(いんとう)の筋肉**は、食道へ食べ物を送り込み、同時に気管への誤嚥を防ぐ「門番」の役割を果たしています。
これらの筋肉は、**実際に食べ物を飲み込むことで鍛えられ、維持されます**。
### 経管栄養がもたらす「使わない」リスク
入院中に経管栄養(鼻や胃に直接栄養を入れる方法)を行うと、栄養は摂取できても、**嚥下に関わる筋肉を全く使わない状態**になります。
研究によると、経管栄養開始後わずか7〜10日で嚥下機能の低下が始まり、2週間以上の経管栄養で嚥下筋の筋力が20〜30%低下する可能性があります。特に舌の巧緻性(細かい動きをコントロールする能力)が低下しやすく、一度低下した嚥下機能の回復には下肢筋力以上に時間がかかります。
つまり、「栄養は足りているから大丈夫」ではなく、**「食べる・飲み込む」という行為そのものが筋肉を維持するトレーニング**なのです。
### 嚥下機能低下がもたらす悪循環
嚥下筋が衰えると、以下のような悪循環が起こります:
**経管栄養・絶食 → 嚥下筋の廃用性萎縮 → 飲み込む力の低下 → 誤嚥(食べ物が気管に入る)のリスク増加 → 誤嚥性肺炎の発症 → さらなる絶食・経管栄養 → 嚥下機能のさらなる低下…**
この悪循環を断ち切るためには、可能な限り早期から「口から食べる」リハビリテーションを開始することが極めて重要です。
-----
## 入れ歯の知られざる役割:「噛む道具」を超えた重要性
### 入れ歯は単なる「噛む道具」ではない
多くの方は、入れ歯を「食べ物を噛むための道具」と考えていますが、実は**起きている時間に入れ歯を装着すること自体**に、筋肉を維持するための重要な意味があります。
入れ歯には、咀嚼機能の回復以外に、**2つの大切な補装具としての役割**があります。
### 役割①:口腔容積の確保と筋肉への適度な圧力
歯を失うと、口の中の容積(空間)が変化し、舌や頬の筋肉が本来の位置や緊張を保ちにくくなります。入れ歯を装着することで、**口腔内の適切な容積が確保され、舌・頬・口唇の筋肉に適度な圧力がかかります**。
この圧力は、筋肉に対して「今、ここにいるべきだ」という位置情報を与え続ける役割を果たします。筋肉は適度な圧力や張力を受けることで、その状態を維持しようとする性質があります。つまり、**入れ歯を装着していること自体が、口腔周囲の筋肉への持続的なトレーニング**になっているのです。
逆に、入れ歯を外したままの状態が長く続くと、筋肉への刺激が失われ、廃用性萎縮が進行します。「食事の時だけ入れ歯をつける」という使い方では、この筋肉維持効果が十分に得られません。
### 役割②:弱った筋力での嚥下をサポート
加齢や病気により、口唇や舌の筋力が弱くなると、唾液や少量の水分を飲み込むことさえ困難になることがあります。健康な状態では、舌が口蓋(上顎)にしっかり押し付けられることで、口の中の圧力が高まり、スムーズな嚥下が可能になります。
しかし、歯がない状態では口腔容積が広すぎて、弱った舌の力では十分な圧力を作り出せません。ここで**入れ歯が「土台」として機能**します。入れ歯によって口腔容積が適正化されることで、弱った筋力でも舌が上顎に届きやすくなり、**必要最小限の力で嚥下に必要な圧力を生み出せる**ようになります。
つまり、入れ歯は**筋力の低下を補う「アシスト装置」**としての役割も担っているのです。これは、杖が歩行を助けるように、入れ歯が嚥下を助けていると考えることができます。
### 「食事の時だけ」では不十分な理由
以上の理由から、入れ歯は「食事の時だけ使う道具」ではなく、**起きている時間はできるだけ装着し続けるべき補装具**なのです。
入れ歯を外している時間が長いと:
- 口腔周囲の筋肉への圧力刺激が失われ、筋萎縮が進行する
- 唾液の嚥下がしにくくなり、誤嚥のリスクが高まる
- 筋肉の位置感覚が失われ、いざ食事で入れ歯を使う時にうまく機能しない
入院中に「入れ歯を外したまま」過ごすことは、嚥下筋の萎縮をさらに加速させる可能性があります。
-----
## 「動かない7日」は「7年分の老化」に匹敵する
ある研究では、「たった1週間動かないだけで、7年分の加齢に相当する筋肉の喪失が起こる」と報告されています。これは決して大げさな表現ではなく、科学的に裏付けられた事実です。
筋肉は使わなければ急速に減少し、しかも回復には長い時間がかかります。特に高齢者では、**失った筋肉を取り戻すことが非常に困難**なのです。そして、この原則は**嚥下筋にも当てはまります**。「食べない7日」「入れ歯を外したままの7日」は、飲み込む力の「7年分の老化」に匹敵する可能性があるのです。
入院時の急激な筋萎縮は、国際的に「**急性サルコペニア(急激な筋肉減少症)**」として定義され始めており、医療現場でも大きな問題として認識されています。
-----
## 筋力と嚥下機能を守るために大切なこと
### 日常生活でできること
筋力低下やフレイル(虚弱)、そして嚥下機能の低下を防ぐために、日々の生活で意識したいポイントがあります。
まず、**できるだけ体を動かすこと**です。研究によると、歩数が1000歩増えるごとにフレイル発症リスクが約5%減少します。「今日はあと1000歩多く歩く」という小さな目標から始めることが大切です。
次に、**毎日しっかり噛んで、飲み込むこと**です。噛むことは咀嚼筋だけでなく、舌や顎の筋肉を鍛えます。飲み込むことは、舌・軟口蓋・咽頭の筋肉を総動員する全身運動です。柔らかいものばかり食べていると、これらの筋肉が衰えます。**日常的にしっかり噛んで食べることが、最高の嚥下トレーニング**なのです。
そして、**筋肉の材料となるたんぱく質をしっかり摂ること**です。特に高齢者は、若い人よりも多くのたんぱく質が必要です。毎食、手のひらサイズの肉・魚・卵・豆腐などを摂取し、口から食べることで嚥下筋も同時に鍛えられます。
### 入れ歯使用者の方へ:起きている時間は装着を
入れ歯を使用されている方は、**起きている時間はできるだけ入れ歯を装着し続けること**をお勧めします。これは単に食事のためだけでなく、口腔周囲の筋肉を維持し、弱った嚥下機能をサポートするために非常に重要です。
「痛い」「違和感がある」という理由で入れ歯を外している時間が長い方は、ぜひ歯科医院で調整を受けてください。適切に調整された入れ歯は、長時間装着していても苦痛なく、むしろ**筋肉を支える心地よいサポート**となるはずです。
### 入院中・入院予定の方へ
もし入院の予定がある、または入院中の場合は、できるだけベッド上安静の時間を短くし、主治医や理学療法士に早期リハビリについて相談することが重要です。また、言語聴覚士(ST)に嚥下評価とリハビリを依頼し、経管栄養中でも可能であれば少量でも「口から味わう」機会を作ることが推奨されます。
**入れ歯を使用している方は、入院中も可能な限り起きている時間は装着を続けてください。**入れ歯を外したままベッドで過ごすことは、嚥下筋の萎縮を加速させる可能性があります。
安静を最小限にし、栄養サポート(特にたんぱく質補給)と理学療法、そして嚥下リハビリテーションを組み合わせることが、筋萎縮予防に不可欠です。
### 歯科受診の重要性
虫歯や歯周病、合わない入れ歯は、「しっかり噛めない」原因になります。痛みがなくても定期的に歯科検診を受け、入れ歯の調整を怠らず、口腔ケアで清潔を保つことが誤嚥性肺炎の予防にもつながります。
特に入れ歯は、**口腔容積を確保し、筋肉に適度な圧力を与え、弱った嚥下機能をサポートする補装具**です。適切に調整された入れ歯を日中装着し続けることが、全身の筋力維持につながります。
-----
## 医療・介護関係者の皆様へ
入院時の急激な筋萎縮は、「急性サルコペニア(acute sarcopenia)」として国際的に定義され始めています。高齢患者では1週間で約10〜15%の下肢筋萎縮が起こり、それが「廃用症候群→フレイル→要介護」への入り口になるリスクが指摘されています。
さらに、**経管栄養による嚥下筋の廃用性萎縮**は見過ごされがちですが、誤嚥性肺炎のリスクや経口摂取再開の困難さにつながる重大な問題です。
### 入れ歯使用患者への配慮
入院患者の中で入れ歯を使用している方については、「誤飲や紛失のリスク」を理由に入れ歯を預かってしまうケースが見られます。しかし、前述の通り、**入れ歯は単なる咀嚼器具ではなく、口腔容積を確保し筋肉を維持する補装具**です。
可能な限り、起きている時間は入れ歯を装着していただくことが、嚥下機能維持の観点から推奨されます。誤飲リスクがある場合は、義歯安定剤の使用や、夜間のみ預かるなどの工夫をご検討ください。
### 入院関連機能低下を防ぐために
入院関連機能低下を防ぐためには、早期離床とモビライゼーション、積極的なリハビリテーション(理学療法・作業療法)、早期からの嚥下評価と訓練(言語聴覚療法)、十分な栄養管理(特にたんぱく質1.2〜1.5g/kg/日)、そして可能な限り早期の経口摂取再開が必要です。これらの多職種連携アプローチが極めて重要です。
-----
## まとめ:筋肉は「使う薬」、
食べることは「命の訓練」
筋肉には特効薬があります。それは「**動かすこと**」そして「**使うこと**」です。
**覚えておきたい重要ポイント:**
- たった1週間の安静で、筋肉は10〜15%も減少する
- 経管栄養により「食べない」状態が続くと、嚥下筋も急速に衰える
- 入れ歯は、口腔容積を確保し筋肉を維持する補装具である
- 入れ歯を日中装着し続けることで、弱った嚥下機能がサポートされる
- 嚥下機能の低下は誤嚥性肺炎のリスクを高め、生命に関わる
- 高齢者では回復に数ヶ月かかることもある
- しかし、適切な運動と栄養、そして「口から食べること」で筋肉は何歳からでも増やせる
たとえ入院中であっても、「今日1回でも立ち上がる」「ベッドの上で足首を動かす」「少しでも口から味わう」「入れ歯を装着し続ける」といった小さな行動が、**フレイルと嚥下障害を防ぐ最大の一歩**です。
-----
## 当院からのメッセージ
当院に通院される患者さんの中にも、「最近入院した」「これから手術の予定がある」という方がいらっしゃいます。歯科医師として、私たちは患者さんの「食べる力」を守ることを使命としています。
### もし入院の予定がある方は
- 入院前に口腔内のチェックと清掃を受けましょう
- 入れ歯の調整を済ませ、快適に装着できる状態にしておきましょう
- 入院中も起きている時間は入れ歯を装着し続けてください
- 入院中も可能な限り口腔ケアを続けてください
- 退院後は早めに歯科受診して、「食べられる口」の状態を確認しましょう
### 日頃から大切にしてほしいこと
- **よく噛む**:硬めの食材も取り入れて、咀嚼筋を使う
- **よく飲み込む**:意識的にごっくんして、嚥下筋を鍛える
- **入れ歯を正しく使う**:起きている時間は装着し、筋肉を支える
- **よく話す**:おしゃべりは舌や口の周りの筋肉を動かす最高の運動
- **よく歩く**:全身の筋肉を維持する
- **よく笑う**:表情筋も大切な筋肉です
**お口の健康は、全身の健康の入り口であり、命を支える土台です。**
私たちは皆さんの健康寿命を、お口の面から全力でサポートしていきます。ご質問やご心配なことがありましたら、いつでもお気軽にご相談ください。
-----
## 参考文献
1. Dirks ML, Wall BT, van de Valk B, et al. One Week of Bed Rest Leads to Substantial Muscle Atrophy and Induces Whole-Body Insulin Resistance in the Absence of Skeletal Muscle Lipid Accumulation. *Diabetes*. 2016;65(10):2862-2875.
1. Marusic U, Narici M, Simunic B, et al. Nonuniform loss of muscle strength and atrophy during bed rest: a systematic review. *Journal of Applied Physiology*. 2021;130(1):190-204.
1. Di Girolamo FG, Situlin R, Mazzucco S, et al. The Aging Muscle in Experimental Bed Rest: A Systematic Review and Meta-Analysis. *Frontiers in Nutrition*. 2021;8:633987.
1. Brennan MM, Courtney-Martin G. Movement is muscle in hospitalized adults: A narrative review of the effects of spontaneous physical activity on muscle mass, function, and health outcomes. *Experimental Gerontology*. 2024;185:112353.
1. Yoshimura Y, Wakabayashi H, Bise T, et al. Sarcopenia is associated with worse recovery of physical function and dysphagia and a lower rate of home discharge in Japanese hospitalized adults undergoing convalescent rehabilitation. *Nutrition*. 2019;61:111-118.
1. Fujishima I, Fujiu-Kurachi M, Arai H, et al. Sarcopenia and dysphagia: Position paper by four professional organizations. *Geriatrics & Gerontology International*. 2019;19(2):91-97.
1. Oikawa SY, Callahan DM, McGlory C, et al. The Impact of Step Reduction on Muscle Health in Aging: Protein and Exercise as Countermeasures. *Frontiers in Nutrition*. 2019;6:75.
1. Bowden Davies KA, Pickles S, Sprung VS, et al. Reduced physical activity in young and older adults: metabolic and musculoskeletal implications. *Therapeutic Advances in Endocrinology and Metabolism*. 2019;10:2042018819888824.
1. Ji F, Liang Y, Fu S, et al. The impact of frailty syndrome on skeletal muscle histology in older adults: a systematic review. *FEBS Open Bio*. 2025;15(1):64-76.
1. Dent E, Morley JE, Cruz-Jentoft AJ, et al. Physical Frailty: ICFSR International Clinical Practice Guidelines for Identification and Management. *The Journal of Nutrition, Health & Aging*. 2019;23(9):771-787.
1. Martone AM, Marzetti E, Calvani R, et al. Exercise and Protein Intake: A Synergistic Approach against Sarcopenia. *BioMed Research International*. 2017;2017:2672435.
1. Molfenter SM, Steele CM. The relationship between residue and aspiration on the subsequent swallow: an application of the normalized residue ratio scale. *Dysphagia*. 2013;28(4):494-500.
1. Carrión S, Cabré M, Monteis R, et al. Oropharyngeal dysphagia is a prevalent risk factor for malnutrition in a cohort of older patients admitted with an acute disease to a general hospital. *Clinical Nutrition*. 2015;34(3):436-442.
1. Wakabayashi H, Sakuma K. Rehabilitation nutrition for sarcopenia with disability: a combination of both rehabilitation and nutrition care management. *Journal of Cachexia, Sarcopenia and Muscle*. 2014;5(4):269-277.
1. Maeda K, Akagi J. Decreased tongue pressure is associated with sarcopenia and sarcopenic dysphagia in the elderly. *Dysphagia*. 2015;30(1):80-87.
1. Ikebe K, Matsuda K, Kagawa R, et al. Association of masticatory performance with age, gender, number of teeth, occlusal force and salivary flow in Japanese older adults: is ageing a risk factor for masticatory dysfunction? *Archives of Oral Biology*. 2011;56(10):991-996.
1. Hara K, Tohara H, Kenichiro K, et al. Association between tongue muscle strength and masticatory muscle strength. *Journal of Oral Rehabilitation*. 2019;46(2):134-139.
-----
**この記事が、皆さんとご家族の健康維持のお役に立てば幸いです。**
**「食べる」ことは、単なる栄養摂取ではなく、筋肉を鍛え、命を支える大切な行為です。**
**そして入れ歯は、その「食べる力」を支える大切なパートナーです。**
**今日も、しっかり噛んで、味わって、楽しく食事をしましょう。**
-----

